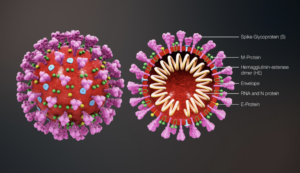
CORSO DI ALFABETIZZAZIONE IN IMMUNOLOGIA – L’immunità di superficie: la prima linea di difesa del corpo

Cellule sentinella, il sistema delle citochine e la comunicazione fra le cellule sentinella. Cute, mucose e microbioma: come il corpo respinge gli invasori prima ancora che inizi la risposta immunitaria interna
del Dott. Vincenzo D. Esposito
La cute, le mucose respiratorie, orali e intestinali costituiscono un sistema di difesa sofisticato e dinamico. Barriere fisiche, chimiche e cellulari lavorano insieme per impedire ai microrganismi di penetrare nei tessuti e attivare l’immunità innata.
Le cellule del sistema immunitario percepiscono l’arrivo o la presenza di un intruso e comunicano tra loro attraverso il rilascio di segnali utili a individuare gli invasori e ad attivare una complessa reazione di difesa. Il flusso delle informazioni attraversa le barriere del corpo, attivando una risposta rapida di immunità innata e una risposta più tardiva di immunità adattativa, che genera memoria immunitaria per future esposizioni.
Le barriere del corpo sono sempre operative nel contrastare le invasioni microbiche. Presentano caratteristiche anatomo‑istologiche e meccanismi molecolari tali da rendere l’invasione un evento raro. Quando un’invasione si verifica, in pochi minuti o ore uno stormo di segnali di allarme — chemokine e citochine — attiva diverse popolazioni di cellule dell’immunità innata. Questa reazione rapida, nella maggior parte dei casi, elimina l’intruso.
Quando ciò non accade, i segnali dell’immunità innata contribuiscono ad attivare l’immunità adattativa, basata sulla produzione di anticorpi da parte delle cellule B e sull’azione citotossica delle cellule T. La risposta adattativa richiede una o due settimane per diventare pienamente operativa, ma genera una memoria immunitaria molto più rapida ed efficace nelle esposizioni successive.
Capitolo 1 – L’immunità di superficie
La cute è una barriera dinamica e complessa che realizza isolamento e protezione da un ambiente ostile mediante la combinazione di diversi meccanismi integrati tra loro.
Come barriera fisica, la cute è costituita da tre strati cellulari: epidermide, derma e tessuto sottocutaneo (o ipoderma). L’epidermide è formata da un epitelio stratificato cheratinizzato.
Il suo strato più esterno, detto strato corneo, è composto da cellule senza nucleo (cellule cornee) e da lipidi epidermici, entrambi prodotti dallo strato granulare e secreti dalle ghiandole sebacee. Lo strato corneo, i lipidi epidermici e le giunzioni strette tra le cellule epiteliali formano una barriera impermeabile.
Le cellule cornee si desquamano realizzando un completo rinnovamento della cute ogni 2–4 settimane, grazie alla proliferazione delle cellule germinali dello strato basale. La desquamazione è un modo efficace per rimuovere microbi e sostanze aderenti alla cute.
Gli stress fisici portano a un’aumentata proliferazione delle cellule epiteliali dello strato corneo, formando il callo, composto da cellule morte contenenti una proteina detta eleidina.
La cute risponde ai danni da raggi ultravioletti con la proliferazione dei melanociti e la secrezione di melanina, che può costituire una barriera efficace ai raggi UV. Questo processo è associato a un’aumentata proliferazione delle cellule epiteliali che sostituiscono quelle morte o danneggiate.
Diversi microbi producono proteine citolitiche e tossine peptidiche per distruggere le barriere epiteliali e iniziare così un’infezione delle mucose sottostanti.
Le cellule adipose del tessuto sottocutaneo forniscono isolamento termico. La contrazione dei muscoli piloerektori provoca la “pelle d’oca” e la restrizione dei pori, riducendo la dispersione di calore. Al contrario, la secrezione sudoripara e la successiva evaporazione dell’acqua abbassano la temperatura corporea.
Le cellule danneggiate da una ferita inviano segnali che attivano i fibroblasti del derma e le cellule epiteliali a proliferare, portando alla cicatrizzazione.
Dal punto di vista biochimico, le cellule epiteliali secernono una serie di peptidi antimicrobici (composti da 2–3 amminoacidi). Il pH acido della cute (4–4.5), dovuto alla produzione di acido lattico e zuccheri della flora batterica residente, impedisce la proliferazione microbica. In aggiunta, acidi grassi sebacei, lisozima e lattoferrina hanno attività antimicrobica.
La cute ha anche una sua immunità epiteliale diretta, che si manifesta attraverso il rilascio di segnali di pericolo e l’azione di:
- Cellule di Langerhans (cellule dendritiche immature dell’epidermide)
- Cellule dendritiche dermiche
- Macrofagi e neutrofili, che arrivano dal sangue per rimuovere detriti cellulari e uccidere microbi tramite molecole antimicrobiche
La cute è quindi un avamposto dell’immunità innata. Produce citochine pro‑infiammatorie anche quando l’estraneo è lontano.
La funzione principale di queste cellule è la presentazione dell’antigene al sistema immunitario, migrando verso gli organi linfoidi. In questo modo attivano e modulano sia la produzione di anticorpi (cellule B) sia l’attività fagocitaria delle cellule T.
A livello cutaneo si realizza anche la antibiosi cutanea, prodotta dai microrganismi residenti: il microbioma cutaneo, composto da oltre 10 miliardi di batteri presenti sull’epidermide e nei follicoli piliferi. Essi acidificano il pH, competono per nutrienti, secernono sostanze antibiotiche e sono responsabili dell’odore corporeo.
La mucosa respiratoria
Il tratto respiratorio è costantemente esposto a microrganismi e sostanze inalate. La parte superiore (bronchi e bronchioli) è rivestita da un epitelio monostratificato ciliato protetto da muco.
Le ciglia muovono muco e microbi verso la gola per essere espulsi. Quando un estraneo entra nelle vie respiratorie, la degranulazione delle mastocellule provoca costrizione muscolare e spasmo: il fenomeno che chiamiamo asma.
Il muco, composto da acqua e mucine, contiene lisozima, anticorpi, sali inorganici e lattoferrina. Le interleuchine aumentano la produzione di muco.
Oltre alla protezione indiretta, esiste una attività immunitaria diretta esercitata da cellule dendritiche, granulociti e macrofagi, che ingeriscono microbi e secernono molecole antimicrobiche.
Labbra e bocca
Qui l’epitelio è più sottile e meno protettivo della cute, ma comunque efficace. La sottomucosa contiene ghiandole salivari minori:
- cellule mucose, che producono muco ricco di proteine
- cellule sierose, che producono secrezioni fluide con enzimi digestivi (amilasi, lisozima)
Anche qui esiste un’attività immune diretta e una antibiosi microbica. La saliva sostiene sia la digestione sia la difesa antimicrobica.
La mucosa intestinale
L’intestino ospita oltre 100 trilioni di batteri (microbioma viscerale), fondamentali per la tolleranza immunitaria. L’epitelio intestinale si rinnova ogni 3–4 giorni.
La barriera fisica è sottile e le infezioni intestinali sono comuni. I movimenti peristaltici rimuovono microbi e controllano la crescita batterica.
Il muco intestinale è organizzato in due strati:
- uno esterno, ricco di microbi commensali
- uno interno, denso e protettivo
Le cellule di Paneth rilasciano lisozima e defensine. Cellule dendritiche, macrofagi e neutrofili esercitano attività immunitaria diretta.
La mucosa rettale e genitale
La mucosa rettale è vulnerabile a microabrasioni e infezioni virali (HIV, HPV). La mucosa vaginale è protetta dai lattobacilli, che producono acido lattico e perossido di idrogeno mantenendo un pH acido.
Il pene non possiede un microbioma stabile, risultando più esposto.
CAPITOLO SECONDO – Cellule sentinella
Le cellule immunitarie possono riconoscere e rispondere agli invasori nelle prime fasi dell’incursione nemica, sfruttando segnali di pericolo che provengono dalle cellule che muoiono e dai detriti prodotti dal danno dei tessuti invasi. Queste sono definite cellule sentinella e sono dotate di recettori di superficie capaci di percepire strutture presenti sulle superfici microbiche, conservate dal punto di vista evoluzionistico (testimonianza di un dialogo antico) e ampiamente espresse dai microrganismi.
Esistono quindi due tipi di configurazioni molecolari (o recettori):
- quelle associate ai patogeni
- quelle associate alle cellule della difesa
Le cellule sentinella agiscono attraverso il rilascio di fattori solubili che segnalano rapidamente l’invasione e attivano varie popolazioni linfocitarie.
Le cellule dell’immunità attiva sono:
- cellule epiteliali
- mastociti
- macrofagi
- cellule dendritiche
- granulociti
- neutrofili
- eosinofili
- natural killer (grossi linfociti granulari)
- linfociti e cellule linfoidi innate
- fibroblasti
- cellule endoteliali
Nel buio dell’interno del nostro corpo, le cellule dell’immunità innata percepiscono le tracce dell’invasione microbica, del danno tissutale, dello stress cellulare e i segnali di allarme attraverso una serie di recettori di riconoscimento.
Sulle cellule sentinella esistono sensori che assicurano una sorveglianza continua:
- recettori per chemokine e citochine
- recettori per molecole di adesione
- recettori ormonali
- recettori per fattori del complemento
- recettori per anticorpi
L’espressione dei recettori di membrana cambia durante la vita delle cellule dell’immunità innata. Il cambiamento conformazionale del recettore, causato dall’interazione con il ligando, attiva una cascata di segnali che raggiunge il DNA della cellula.
In sintesi, la continua integrazione di una moltitudine di segnali modula l’attivazione genica e guida differenziazione, comportamento e destino delle cellule immunitarie.
I ligandi che interagiscono con i recettori possono essere paragonati a messaggi linguistici: sono significativi solo se la cellula è in grado di riceverli, cioè se esprime un recettore capace di catturare la molecola segnale e tradurla al nucleo.
Ogni popolazione immunitaria esprime un repertorio distinto di recettori e quindi percepisce e reagisce a segnali differenti. Esistono anche recettori capaci di catturare il messaggio ma non di trasmetterlo al nucleo: sono i recettori esca, che servono a rimuovere o attenuare un messaggio specifico.
L’azione delle cellule sentinella culmina nella formazione dell’inflammasoma, un aggregato cellulare che si autodistrugge tramite apoptosi.
In sintesi, prima ancora della risposta adattativa abbiamo:
- barriera di difesa (cute e mucose)
- azione delle cellule sentinella (fagocitosi, autofagia, reti che imbrigliano, azione delle cellule NK guidata dagli antigeni di istocompatibilità)
- apoptosi
Cellule linfoidi innate
Sono una popolazione eterogenea di linfociti presenti nelle barriere di superficie: cute, mucosa bronchiale, mucosa digestiva, mucosa del pene e della vagina; sono invece rare nel tessuto linfatico.
Svolgono ruoli importanti come sentinelle ed effettori: sono la porta attraverso cui si attiva l’intera reazione dell’immunità innata.
Morfologicamente somigliano ai linfociti, ma non esprimono le molecole di superficie tipiche delle altre cellule immunitarie.
La loro attivazione è modulata da segnali di allarme e citochine stimolate dall’invasore. Inducono, regolano e risolvono la risposta infiammatoria acuta attraverso recettori codificati nel DNA, indipendentemente dall’incontro con un microrganismo.
Rispondono sempre allo stesso modo a ripetuti incontri con lo stesso microrganismo: non è memoria immunitaria vera e propria, ma migliora l’efficienza della risposta.
Altri segnali di attivazione includono:
- cellule necrotiche morte dopo un’infezione
- endotossina batterica (LPS)
- DNA microbico con sequenza CpG non metilata
L’interazione tra queste cellule e il microrganismo porta alla formazione dell’inflammasoma.
Origine delle cellule immunitarie
Tutte le cellule bianche originano dal midollo osseo, contenuto nelle ossa piatte e nelle ossa lunghe (tibia, femore). Esistono due tipi di midollo:
- rosso, emopoietico
- giallo, ricco di cellule adipose
La formazione delle cellule del sangue (eritropoiesi) parte da una cellula staminale ematopoietica (HSC). La prima differenziazione divide la linea mieloide dalla linea linfoide.
Dalla linea mieloide derivano:
- basofili
- mastociti
- eosinofili
- neutrofili
- monociti → macrofagi e cellule dendritiche
Dalla linea linfoide derivano:
- linfociti B
- linfociti T
- cellule NK
Basofili
Il nome deriva dalla capacità di legarsi ai coloranti basici. Sono i più piccoli tra le cellule linfoidi. Il nucleo è diviso in due lobi e il citoplasma contiene granuli ricchi di eparina e istamina.
Mastociti
Più grandi dei basofili, con forma irregolare e prolungamenti citoplasmatici. Il nucleo è rotondo e il citoplasma ricco di granuli basofili.
Le mastocellule immature migrano sotto la membrana basale di cute, congiuntiva, bocca, tratto digestivo e mucosa polmonare, dove completano la maturazione.
Dopo l’attivazione, in pochi secondi vanno incontro a degranulazione, rilasciando eparina e istamina, aumentando flusso sanguigno e permeabilità vascolare. Questo richiama eosinofili, neutrofili e cellule NK.
Aumentano anche la produzione di muco e la motilità intestinale.
Neutrofili
Sono fagociti capaci di ingerire microrganismi e arrivano per primi nella sede dell’infiammazione. Se ne producono 100 miliardi al giorno. Vivono 5,4 giorni nel sangue e 1–2 giorni nei tessuti.
Contengono circa 200 granuli di tre tipi (primari, secondari, terziari), ricchi di molecole antimicrobiche.
Il massiccio rilascio di granuli (degranulazione) porta alla formazione del pus.
Oltre alla fagocitosi, producono ossido nitrico, radicali dell’ossigeno e possono generare NETs (reti extracellulari) composte da DNA e proteine antimicrobiche.
Eosinofili
Popolazione minoritaria, utili contro elminti, parassiti e cellule tumorali. Legano anticorpi sulla superficie del bersaglio e degranulano, rilasciando proteine tossiche.
Monociti e macrofagi
I monociti sono i più grandi globuli bianchi. Migrano nei tessuti e diventano macrofagi, dotati di pseudopodi per la fagocitosi. Esistono macrofagi M1 (attivati da microbi) e M2 (attivati da parassiti).
Cellule dendritiche
Derivano dai monociti. Acquisiscono l’antigene, lo digeriscono e migrano ai linfonodi per attivare le cellule T. Nella cute sono dette cellule di Langerhans.
Cellule Natural Killer (NK)
Sono grandi linfociti granulari. Riconoscono cellule infette o tumorali tramite recettori inibitori e attivatori. Rilasciano perforina e enzimi citotossici.
Funzionano come “tiratori scelti”:
- stato inibitorio = sorveglianza
- stato attivo = attacco
La loro citotossicità è amplificata dagli anticorpi.
Conclusione
Quando la barriera di difesa viene superata, si attiva un reclutamento rapido e massiccio di cellule dell’immunità innata per generare una risposta protettiva e avviare la riparazione dei tessuti. Se la riparazione è incompleta, i detriti tissutali possono indurre una risposta infiammatoria auto‑aggressiva, cioè autoimmunità.
SEGUIRANNO ALTRI CAPITOLI
Vincenzo D. Esposito
https://www.facebook.com/profile.php?id=100002712488893
www.youtube.com/@vincenzoesposito2450